Altersabhängige Makuladegeneration (AMD)
Die Makuladegeneration im Alter (AMD) ist die häufigste Ursache für eine Erblindung nach gesetzlicher Definition in Europa, den USA und in anderen überwiegend kaukasischen Bevölkerungen. Allein in Deutschland sind nach Schätzungen der AMD Alliance International ca. 4.5 Millionen Menschen betroffen. Die Wahrscheinlichkeit, an einer AMD zu erkranken, steigt ab dem 50. Lebensjahr stark an und wird in Zukunft aufgrund der demographischen Entwicklung exponentiell an Bedeutung gewinnen. Was bedeuten diese Zahlen? Etwa jeder dritte Mensch, der älter als 75 Jahre ist, hat eine AMD, jeder 20. mit AMD wird faktisch blind! Eine AMD zu haben heißt also nicht zwangsläufig blind zu werden!
Generell wird die AMD in zwei Stadien eingeteilt: Eine sogenannte trockene Form mit unter anderem Ablagerungen von Fetten unter der Netzhaut (Abbildung 1+2), wird von einer feuchten Form der AMD mit Blutungen oder Flüssigkeitsansammlungen im Bereich der Netzhaut (Abbildung 3+4) unterschieden. Die Netzhaut kleidet die Innenseite des Augapfels aus. Hier befinden sich die Sinneszellen, die das Licht aufnehmen und für die Weiterleitung zum Sehzentrum im Gehirn sorgen. Der Makula, dem „Lesezentrum“ der Netzhaut, kommt hierbei eine besondere Bedeutung zu, da die dort stattfindenden Veränderungen zu einer Sehbeeinträchtigung führen können.
Meistens findet sich vor allem in den Frühstadien keine subjektive Beeinträchtigung. Kommt es allerdings zu einer Abnahme der Sehleistung verbunden mit einem Verzerrtsehen und Verschlechterung z.B. des Lesevermögens, kann dies ein Hinweis auf eine behandlungsbedürftige Veränderung der Netzhautmitte sein.

Abbildung 1: Diese Fotographie der Netzhautmitte zeigt gelbliche Ablagerungen in der Augenwand (Fettablagerungen, Pfeile), die die trockene Form der Makuladegeneration im Alter charakterisieren. Des Weiteren sieht man den Sehnerveneintritt und die dort ein- und austretenden Gefäße.
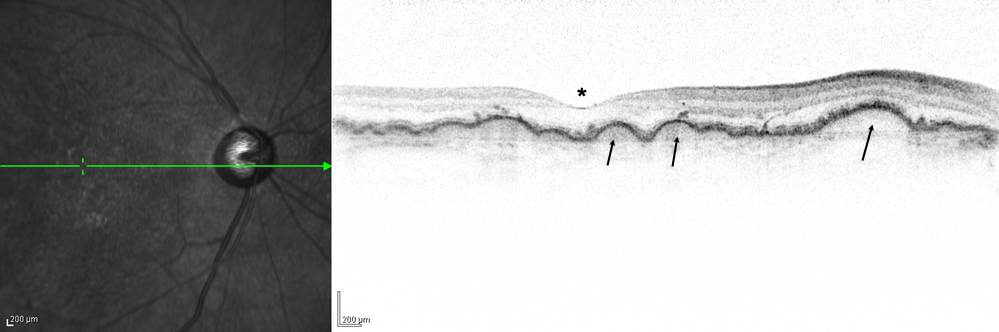
Abbildung 2: In diesem hochauflösenden Schnittbild (Spektralis-OCT-Aufnahme) sieht man die Netzhautmitte (Sehgrube *) und im sogenannten Retinalen Pigmentepithel kleine höckrige Veränderungen (Pfeil), die den in Abbildung 1 genannten Fettablagerungen entsprechen. Das Retinale Pigmentepithel ist unter den Sinneszellen der Netzhaut gelegen und für die Ernährung der Photorezeptoren in der äußeren Netzhaut verantwortlich.
Schon längere Zeit geht man davon aus, dass die AMD aus einem Zusammenspiel von externen Umwelteinflüssen und genetischen Faktoren entsteht. Neuere Untersuchungen haben gezeigt, dass die Erkrankung zu mehr als zwei Dritteln auf genetische Ursachen zurückzuführen ist.
Während bis Anfang dieses Jahrhunderts die Makuladegeneration im Alter als eine schicksalhafte Erkrankung angesehen werden musste, gibt es mittlerweile eine ganze Reihe von erfolgreichen Therapien, die die Sehleistung bei bis zu 90% der Betroffenen erhalten und sogar verbessern können. Dies betrifft sowohl die trockene als auch die feuchte Form. Die Therapieoptionen reichen hierbei von der Einnahme von Nahrungsergänzungsmitteln in Tablettenform bis zu operativen Verfahren mit der Einspritzung von Medikamenten in den Augapfel. Diese stadiengerechte Therapie wird in ihrer vollen Bandbreite in der Universitäts-Augenklinik Giessen angeboten.

Abbildung 3: Die Fotographie der Netzhautmitte zeigt eine kleine gräuliche Veränderung im Bereich der Sehgrube (Fovea centralis = Punkt des schärfsten Sehens, Pfeil). Sie hat bei diesem Patienten zu einer Reduktion der Sehleistung auf 60% geführt.
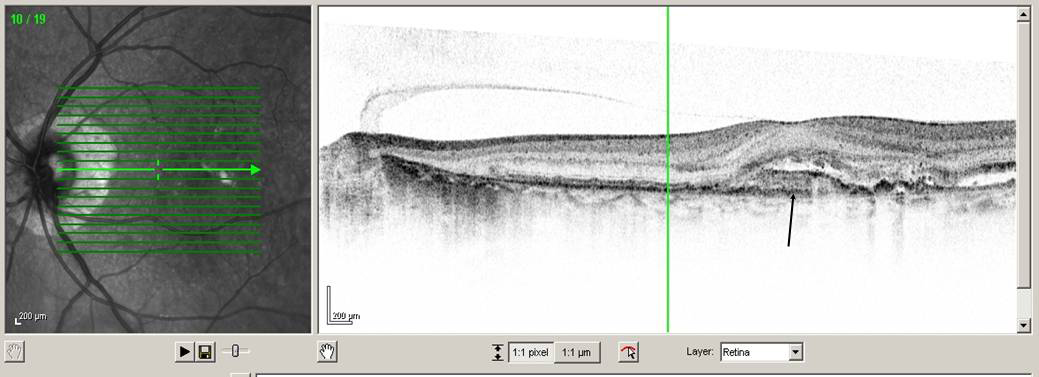
Abbildung 4: In dem Schnittbild durch die Netzhautmitte der Abbildung 3 sieht man unter der Fovea centralis eine Verdickung des retinalen Pigmentepithels und eine diese umgebende Flüssigkeitsansammlung. Die „Verdickung“ entspricht einer umschriebenen Gefäßneubildung (Pfeil). Diese neugebildeten Gefäße sind minderwertig, d.h. ihre Gefäßwände sind porös und es gelangt Flüssigkeit in und unter die Netzhaut. Dadurch leidet die Funktion der Netzhaut und die Sehleistung verschlechtert sich.

Abbildung 5: Nach einer dreimaligen Gabe von einem gefäßabdichtenden und wachstumshemmenden Medikament gelang es bei dem in Abb. 4 gezeigten Patienten, die Flüssigkeit in und unter der Netzhaut vollständig zu beseitigen. Die Sehleistung erholte sich wieder auf 120%.
Am Anfang jeder Therapieentscheidung steht jedoch die Diagnostik. Alle diagnostischen Möglichkeiten bis hin zu hochauflösenden Schnittbildern (Okuläre Kohärenztomographie, Bild 2+4+5) der Netzhautmitte, ähnlich einem Computertomogramm, aber auch die klassischen seit Jahrzehnten bewährten Verfahren (Angiographie, Bild 6+7) werden hierbei in unserer Klinik durchgeführt.

Abbildung 6: In dieser Angiographie sieht man wieder das Auge des Patienten aus den Abb. 3-5. Hier sind die Gefäße mit einem Farbstoff (Fluoreszein-Natrium) sichtbar gemacht. In der Netzhautmitte (Sehgrube) sieht man normalerweise keine Anfärbung mit Farbstoff. Die Gefäßneubildung, die zu der Sehminderung bei unserem Patienten geführt hat, stellt sich durch eine Farbstoffanreicherung (Pfeil) dar.
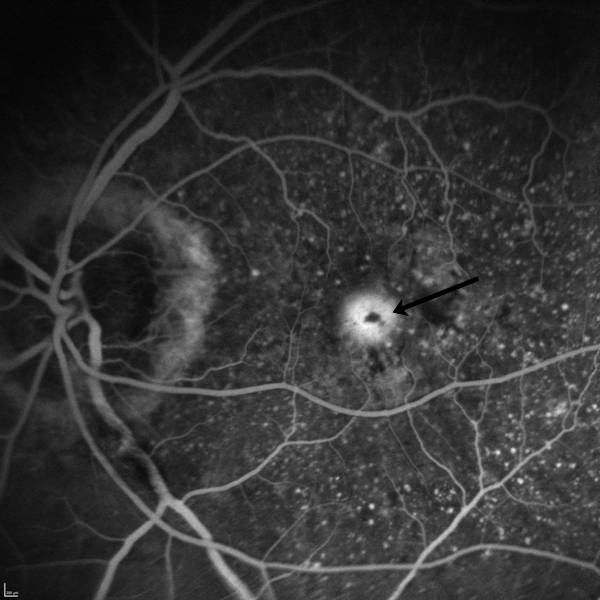
Abbildung 7: Die Abbildung 7 unseres Patienten (siehe Abb. 3-6) zeigt in der sogenannten Spätphase des Angiogrammes (5 Minuten nach der Injektion des Farbstoffes), dass der Farbstoffaustritt im Bereich der Gefäßplatte (Pfeil) zugenommen hat. Dies beweist die Minderwertigkeit dieser Gefäße mit Austritt von Flüssigkeit unter die Netzhautmitte, Verdickung der Netzhaut und damit Funktionseinschränkung.
Wie kann ich zu Hause eine einfache, aber effektive Selbstkontrolle meiner Makuladegeneration im Alter durchführen? Betrachten Sie bitte die Abbildung 8 mit Ihrer Lesebrille zunächst mit dem rechten, dann dem linken Auge. Auf diesem Schachbrettmuster findet sich in der Bildmitte ein schwarzer Punkt, der bei der Betrachtung fixiert werden muss. Bemerken Sie bei der Betrachtung des Musters, dass die Linien des Gitters teilweise verzerrt sind oder dass Kästchen fehlen, ist dies ein starker Hinweis darauf, dass die Makula geschädigt ist. Sie sollten sich bei ihrem Augenarzt zu einer Abklärung vorstellen, der Sie dann ggf. an die Augenklinik überweisen kann.
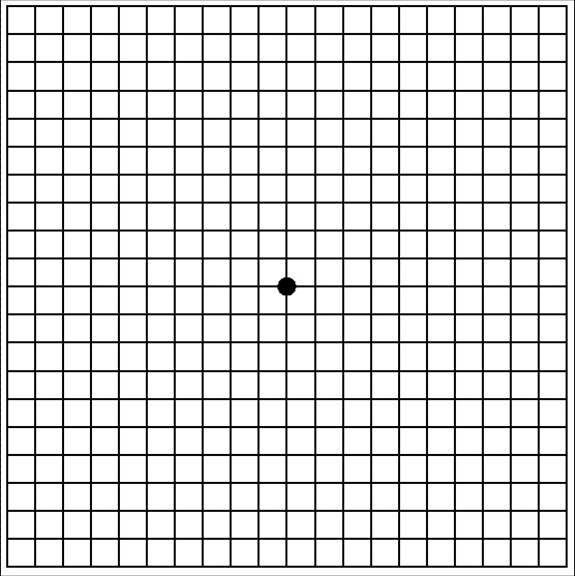
Abbildung 8: Betrachten Sie bitte die Abbildung 8 mit ihrer Lesebrille jeweils mit dem rechten, dann linken Auge. Auf diesem Schachbrettmuster findet sich in der Bildmitte ein schwarzer Punkt, der bei der Betrachtung fixiert werden muss. Bemerken sie bei der Betrachtung des Musters, dass die Linien des Gitters teilweise verzerrt sind oder dass Kästchen fehlen, ist dies ein starker Hinweis darauf, dass die Makula geschädigt ist.
Ansprechpartner: CA Univ. Prof. Dr. L. Lytvynchuk PhD, OÄ Dr. med. M. Andrassi-Darida